Inverse Schulterendoprothetik – eine Erfolgsgeschichte. Auch Ihre.
Bei der Implantation einer Schulterendoprothese wird das Schultergelenk (Articulatio humeri) durch ein künstliches Gelenk ersetzt. Das vorrangige Ziel einer solchen Operation ist die Schmerzreduktion an der betroffenen Schulter.
Darüber hinaus soll eine maximale Beweglichkeit der Schulter wiedererlangt werden. Die inverse Endoprothetik hat sich in den vergangenen zwei Jahrzehnten zu einer Standardversorgung beim künstlichen Gelenkersatz der Schulter etabliert. Obwohl die Ergebnisse der anatomischen Endoprothesen bei korrekter Indikationsstellung exzellent sind, stellt die Pfannenlockerung bei diesen Implantaten ein im Langzeitverlauf weiterhin ungelöstes Problem dar. Diese Tatsache und die hervorragenden Resultate der inversen Endoprothese haben dazu geführt, dass in Deutschland seit 2014 jährlich mehr inverse als anatomische Schulterendoprothesen implantiert werden, Tendenz weiterhin steigend.
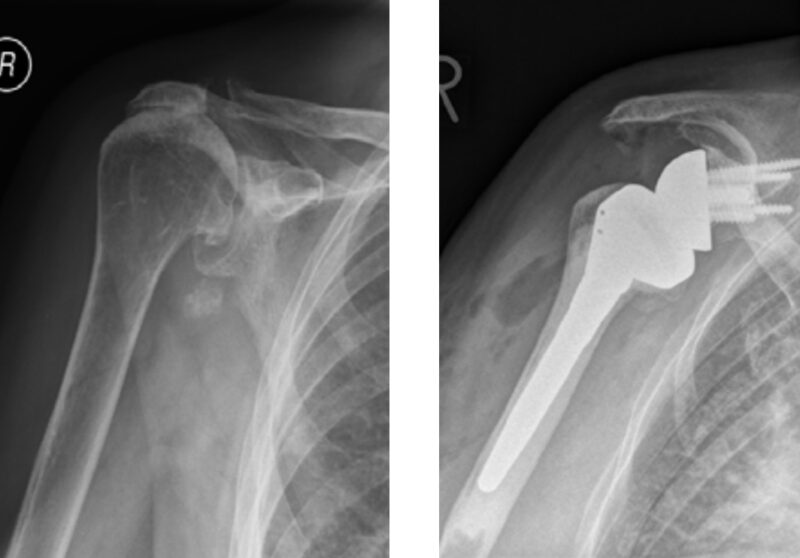
Abb. 1 a und b: Fortgeschrittene Defektarthropathie eines rechten Schultergelenks (a) mit einer inversen Endoprothese der Firma Wright/Tornier nach dem Grammont-Konzept versorgt (b).
Einleitung
Die Ziele der inversen Endoprothetik sind Schmerzreduktion, Funktionsverbesserung und Optimierung der Kraft im artifiziellen Schultergelenk. Eine sorgfältige präoperative Analyse und Operationsplanung sowie langjährige Erfahrung in der Schulterendoprothetik sind Voraussetzungen für eine erfolgreiche Behandlung.
Biomechanik der inversen Endoprothese
Durch das „Vertauschen“ von Pfanne und Kugel kommt es zu einer stabilen Verlagerung des Drehzentrums und damit zu einer erhöhten Vorspannung des Deltamuskels. Während die ersten Entwicklungen noch von Fehlschlägen mit hohen Lockerungsraten gekennzeichnet waren, hat die inverse Endoprothese seit der Einführung des Grammont-Konzepts (Medialisierung und Kaudalisierung des Drehzentrums) einen Siegeszug angetreten (Abb. 1 a und b). Das Konzept der inversen Endoprothese kompensiert dabei den Verlust von Sehnen bzw. den Zustand einer insuffizienten Rotatorenmanschette und ermöglicht wieder ein aktives Anheben des Armes (Abb. 2a und b).
Klinische Ergebnisse
Heutzutage sind die Indikationen der inversen Endoprothese relativ klar definiert, die Langzeitergebnisse bekannt, und mögliche Komplikationen überwiegend erfolgreich zu behandeln. So besitzt die inverse Endoprothese einen hohen Stellenwert in der Versorgung von degenerativen Erkrankungen, in der Frakturversorgung, bei posttraumatischen Folgezuständen und in der Revisions- und Tumorchirurgie des Schultergelenks. Die inverse Endoprothese ist dabei eine hervorragende Therapieoption für irreparable Rotatorenmanschetten-Massenrupturen (Veränderung oder Verletzung der Sehnenhaube des Oberarmkopfes), fortgeschrittene Defektarthropathien (Risse in den Sehnen der Rotatorenmanschette) und primäre Arthrose im Schultergelenk (Omarthrosen) in Bezug auf Schmerzreduktion, Funktions- und Bewegungsverbesserung. Auch in der primären Frakturversorgung, der Revisions- und Tumorchirurgie profitieren Patienten wesentlich von dieser Therapieform. In Abhängigkeit der zugrundeliegenden Erkrankung wurden Standzeiten von über 90 % nach 10 Jahren dokumentiert. Auch wenn Bewegungsumfänge und Kraft nach circa 8 Jahren etwas nachlassen, bleib die Patientenzufriedenheit unverändert hoch. Diese ermutigenden Langzeitresultate haben auch dazu beigetragen, dass zunehmend jüngeren Patienten inverse Endoprothesen implantiert werden. Die besten funktionellen Ergebnisse erreichen Patienten mit irreparablen Rotatorenmanschettenrissen, Defektarthropathien und primären Omarthrosen, während Patienten nach Revisionen und Frakturfolgezuständen schlechtere Resultate aufweisen.
Moderne Entwicklungen
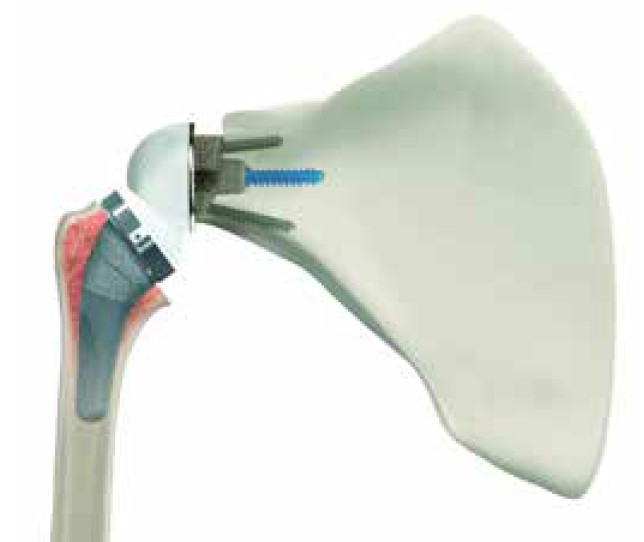
Virtuelle Technologien und neue Implantatentwicklungen finden gegenwärtig bereits breitflächig Anwendung, mit dem Ziel, die klinischen und radiologischen Ergebnisse nachhaltig weiter zu verbessern und zugleich die Standzeiten zu verlängern. Aufgrund der Einschränkungen von Standardröntgenbildern und zweidimensionalen CT-Aufnahmen im Rahmen der präoperativen Planung, findet die 3D-Bildgebung zunehmend Anwendung. Komplexe Deformitäten der Schulterpfanne und des Oberarmkopfes können damit genauer und zuverlässiger dargestellt werden. Mithilfe von 3D-Planungssystemen kann der Operateur zudem das zu verwendende Implantat auswählen, die optimale Platzierung festlegen und den zu erwartenden Bewegungsumfang im Vorfeld einschätzen (Abb. 3). In den letzten Jahren wurden zudem die Implantatdesigns und -konfigurationen modifiziert, um die Funktion zu verbessern, Komplikationen zu reduzieren und knochensparender vorzugehen. Eine Lateralisierung auf Glenoid- und Humerusseite wurde beschrieben, um die Rotationsbewegungen zu verbessern, und das Anschlagen der Endoprothese am Schulterblatthals („Notching“) zu verringern (Abb. 4 a und b). Dieses Konzept der bipolaren Lateralisation führt zu hervorragenden klinischen Ergebnissen, niedrigen Komplikationsraten und geringen Raten von radiographischem „Notching“.
Zusätzlich ermöglichen augmentierte Implantate („full-wedge“ Basisplatten) eine einfache Korrektur bzw. Rekonstruktion von Knochenverlusten auf der Pfannenseite (Abb. 5 a und b).
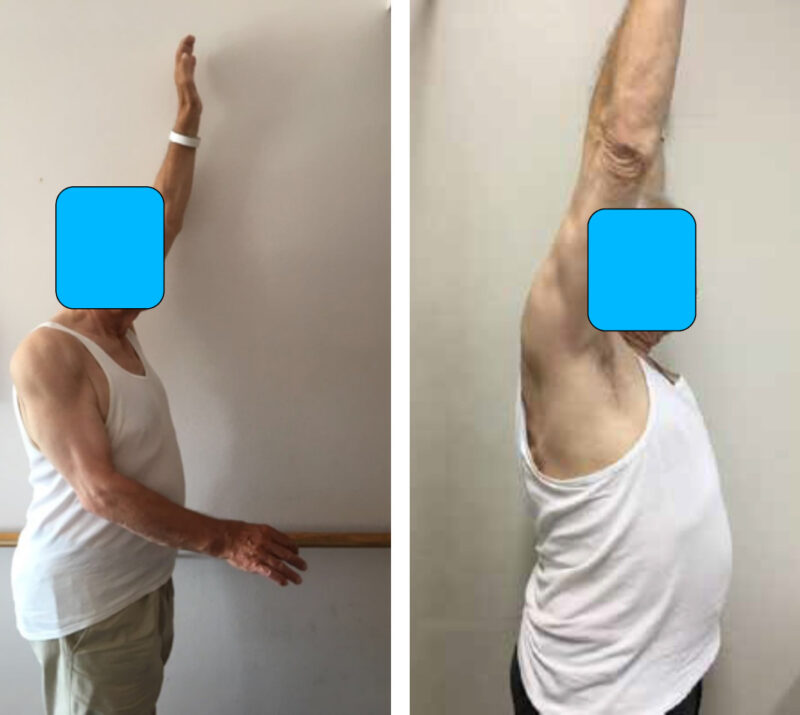
Abb. 2 a und b: 72-jähriger Patient vor (a) und nach Implantation (b) einer inversen Endoprothese der rechten Schulter. Ein komplettes und schmerzfreies Anheben des Armes ist wieder möglich.
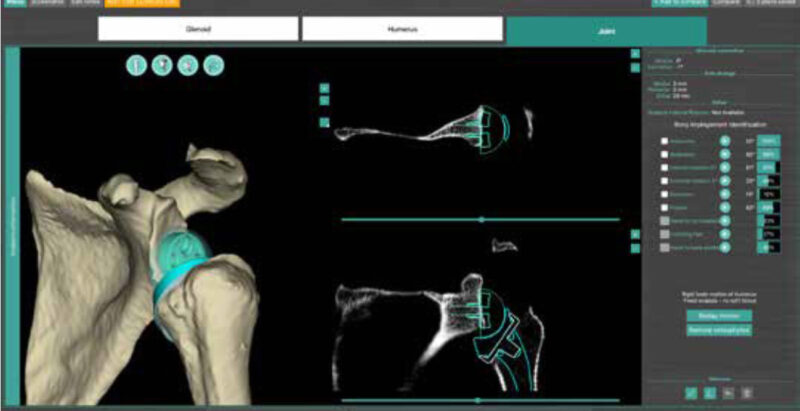
Abb. 3: Moderne 3D-Planungssysteme wie Blueprint (Tornier) ermöglichen die Wahl des geeigneten Implantats und liefern an Hand der knöchernen Geometrie der Schulter sowie der optimalen Platzierung der Endoprothesenkomponenten den zu erwartenden Bewegungsumfang
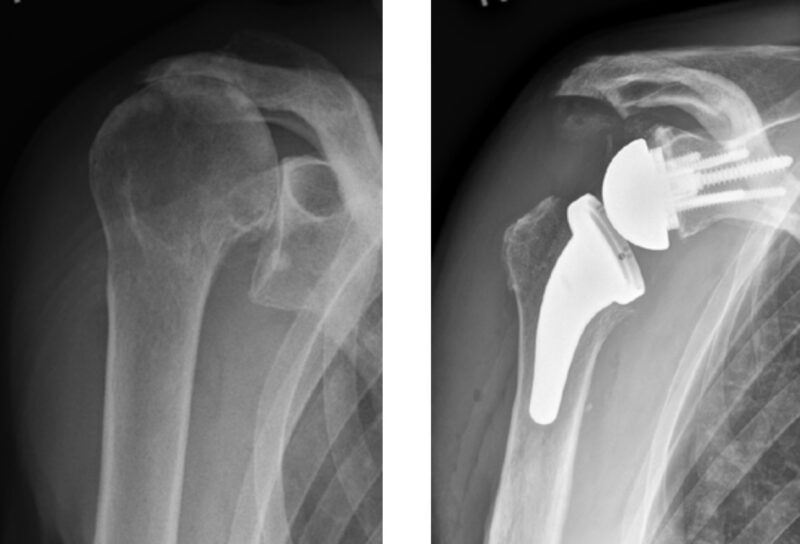
Abb. 4 a und b: Fortgeschrittene Defektarthropathie eines rechten Schultergelenks (a) mit dem einer bipolaren metallischen Lateralisierung durch eine knochensparende inverse Kurzschaftendoprothese versorgt (b).
Fazit und Ausblick
Heutzutage ist die inverse Endoprothese aus dem schulterchirurgischen Alltag nicht mehr wegzudenken. Die klinischen Ergebnisse sind hervorragend und reproduzierbar, die Standzeiten beeindruckend. Müssen wir heutzutage davon ausgehen, dass inverse Endoprothesen längere Standzeiten zeigen als anatomische Endoprothesen? Eine Überlegung, die auf den zweiten Blick gar nicht mehr so abwegig erscheint. Die kommenden Jahre werden zeigen, ob die verbesserte präoperative Planung und die modernen Weiterentwicklungen die Ergebnisse nachhaltig positiv beeinflussen werden.
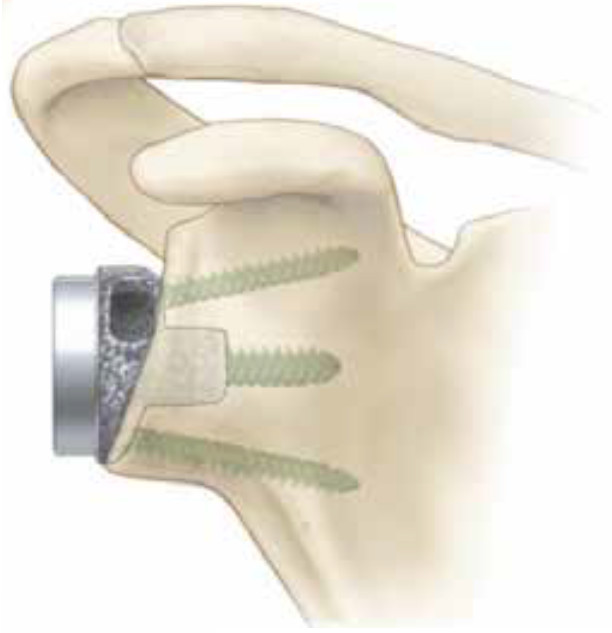
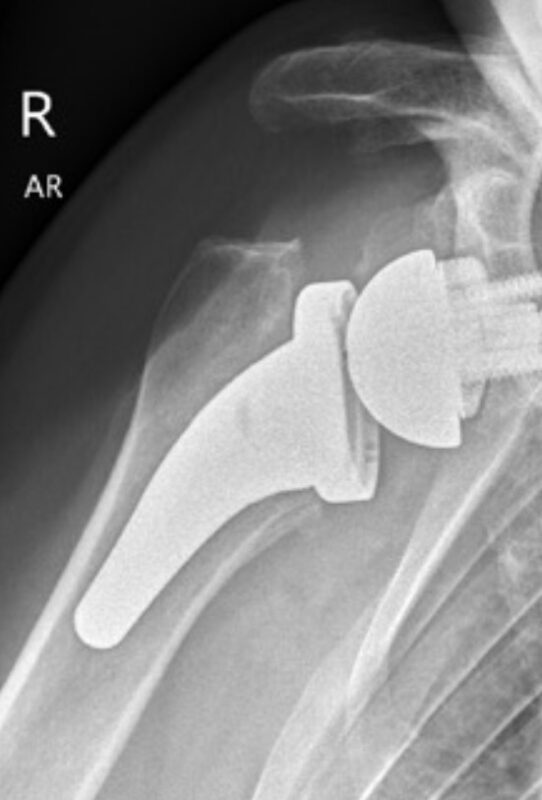
Abb. 5 a und b: Schemazeichnung (a) und postoperatives Röntgenbild (b) einer metallischen Rekonstruktion eines kranialen Pfannendefekts mit einer „full-wedge“ Basisplatte Aequalis PerFORM Reversed und des Aequalis Ascend Flex Schaftes der Firma Wright/ Tornier.
Sehr gerne stehe ich Ihnen für ein
persönliches Beratungsgespräch zur Verfügung.
Zögern Sie nicht, mich zu kontaktieren.
Jetzt anrufen markus.scheibel@swiss-surgery.swiss LinkedIn
